Physical Address
304 North Cardinal St.
Dorchester Center, MA 02124
Physical Address
304 North Cardinal St.
Dorchester Center, MA 02124
Temas
Tenemos que parar la hepatitis; estamos en el año 2.021 del siglo XXI. Hablamos de una enfermedad compleja, de alta contagiosidad y mortalidad que, sin embargo, no provoca las alarmas y respuestas que cabían esperar.
Los ciudadanos, familiarizados con la tragedia de los coronavirus (SARS, MERS y COVID-19), pueden deducir la gravedad de la hepatitis por comparación. Cuatro millones de fallecidos y doscientos millones de infectados por coronavirus. En los últimos 20 años las hepatitis víricas han causado unos 20 millones de muertes y, en la actualidad, 325 millones padecen la enfermedad.
Sería deseable que la hepatitis, año 22, 23, 24,… abandonara pronto el “apellido” numérico, como señal de esperanza sanitaria para muchos millones de enfermos.
Es el lema propuesto por la OMS para abrir en 2.021 el debate del Día Mundial contra la Hepatitis. Se celebra cada año el 28 de julio, fecha del nacimiento de Blumberg, descubridor del virus de la hepatitis B y Premio Nóbel.
Otros lemas propuestos en los diferentes años dan idea de la importancia dada por la OMS a esta enfermedad. Año 2.012: “Están más cerca de lo que crees”. Año 2.015: “Prevenir la hepatitis, actuar ya”. Año 2.018: “Hacerse pruebas. Tratarse. Curarse”. Año 2.019: “Invertir en la eliminación de la hepatitis”. Año 2.020: “Por un futuro sin hepatitis”.
En 2.016, la OMS estableció la Estrategia mundial contra las hepatitis víricas para 2.016-2.021 dentro de los objetivos generales de Desarrollo Sostenible. Se pretendía iniciar la eliminación de las hepatitis como problema de salud pública, que debería culminar en el año 2.030
Las infecciones deberían reducirse un 90 % y la mortalidad un 65 % en el citado año de 2.030, para lo que se debía insistir en 5 puntos.- “Sensibilización, promoción de alianzas y movilización de recursos.- Formulación de políticas con fundamento científico y recogida de datos prácticos para la actuación.- Incremento de las equidades en materia de salud dentro de la respuesta a las hepatitis.- Prevención de la transmisión.- Aumentar la atención al diagnóstico, la asistencia y el tratamiento.”
Lamentablemente la pandemia de COVID-19 y otras prioridades están dificultando el desarrollo de las estrategias propuestas en 2.016 y los resultados, a fecha de hoy, no son muy optimistas. Por eso se han ido concretando otras propuestas complementarias como las siguientes. “Hacer un seguimiento de por vida a todos los enfermos cirróticos, y específicamente a los enfermos de hepatitis B.- Seguir las directrices marcadas (OMS, 2.020) sobre la prevención de la transmisión materno-infantil, que incluye la profilaxis con tenofovir en los casos indicados.- Contemplar las sugerencias del Informe de la OMS (2.019) sobre infección por VIH, infecciones de transmisión sexual y hepatitis víricas”.
En la documentación presentada por la OMS en la celebración del Día Mundial 2.021, se incluyen una serie de mensajes dirigidos al público, a los responsables políticos y a los líderes nacionales en la línea de “la hepatitis no puede esperar”. Se insta a la colaboración institucional frente a la hepatitis, manteniendo los servicios y la asistencia durante y después de la pandemia de COVID-19.
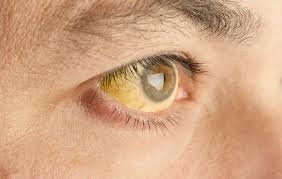
La hepatitis, inflamación del hígado, se puede deber a numerosas causas: inmunes, tóxicas (alcohol, medicamentos,…), obstructivas o víricas. Estas últimas son las más frecuentes y constituyen una prioridad para las instituciones sanitarias.
La mayoría de los virus patógenos, como los demás agentes, pueden causar hepatitis como una complicación del proceso que originan. Pero los conocidos como virus de la hepatitis (VH), son los específicos con tropismo por el hígado y causantes directos de inflamación hepática. Por orden cronológico del descubrimiento conocemos: el VHB, el A, C, D, E, F y G. Los tres primeros son los más importantes, pertenecientes a géneros distintos, con propiedades diferentes, pero con el denominador común de producir hepatitis.
El virus de la hepatitis B se transmite por contacto con sangre u otros líquidos contaminados, afectando inicialmente a neonatos. Según la OMS, la forma crónica afectó en el año 2.015 a 257 millones de personas y ¡solo el 10%! conocía su estado. Todavía peor: únicamente el 16,7 % (4,5 millones) de los diagnosticados recibían tratamiento.
El virus de la hepatitis A se transmite por vía oro-fecal (agua y alimentos contaminados) como brotes explosivos y por contacto. En los últimos años se incrementó la transmisión sexual y en usuarios de drogas inyectadas. Curiosamente, en los países más deficientes sanitariamente la población goza de una alta inmunización, por el masivo padecimiento en la edad infantil. Por el contrario, en los países más ricos la inmunización es menor, porque la infección, más grave, se adquiere a edades más avanzadas.
Es la hepatitis de mejor pronóstico, pero la cronificación y el absentismo escolar y laboral causan serias preocupaciones. La vacunación suele reservarse para determinados colectivos.
El virus de la hepatitis C, virus ARN, produce infecciones sin síntomas en su mayoría. Existían 170 millones de casos, según estimó la OMS en 2.015. De los casos clínicos, el 30 % son agudos y el 70 % crónicos. El problema es que todos son transmisores del virus y un buen número acaban en cirrosis o carcinoma hepático. El tratamiento específico, afortunadamente, es muy eficaz. Sin embargo el virus presenta muchos subtipos y mutantes, lo que dificulta su prevención. Esperemos que las nuevas estrategias con ARN mensajero seguidas para COVID-19 sean útiles para futuras vacunas.
En general, las hepatitis víricas originan procesos crónicos o agudos con tendencia a la cronificación. La sintomatología, astenia, fiebre, ictericia, cirrosis, etc., es bastante inespecífica, aunque su presentación y cronología puede orientar el diagnóstico en algunos casos. La confirmación se hará mediante exploración, pruebas de función hepática y, especialmente, por el diagnóstico microbiológico.
Los avances del tratamiento sintomático y específico antiviral, sobre todo frente a la hepatitis C, han mejorado notablemente el pronóstico de las hepatitis víricas. Además disponemos de vacunas efectivas frente a la B y la A, que aportan una nueva dimensión a la lucha contra esta enfermedad.
Sin embargo tenemos dos graves cuestiones sin resolver. La primera es que el 80 % poblacional de los países más afectados carecen de los recursos apropiados para la aplicación de los avances sanitarios. La segunda es la pandemia de COVID-19 que está quebrando la aplicación de las estrategias de la lucha frente a hepatitis y otros temas sanitarios.
Más artículos sobre hepatitis
Médico, fue profesor de varias universidades españolas donde investigó sobre antimicrobianos y poblaciones bacterianas, colaborando en numerosos artículos y libros. En Esfera Salud, sus artículos sobre historia y actualidad de la Medicina están dirigidos a los lectores interesados en temas de Salud.
Suscríbete y recibe las últimas entradas en tu correo electrónico.